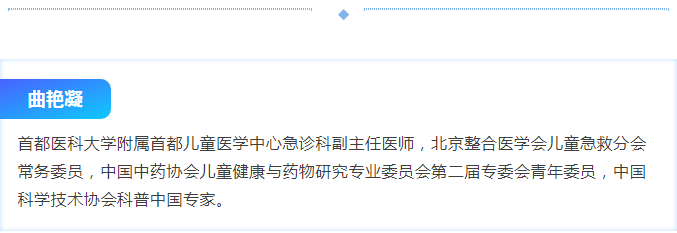
傍晚的抢救室刚归于平静,120警笛声骤然划破沉寂。担架床上的2岁幼童脸色青紫,胸廓起伏微弱,哭声细若游细。家长慌乱哭喊:“吃东西呛着了,孩子喘不上气……”
监护仪应声亮起,血氧饱和度直降至70%,而且仍在持续下跌。我当即判定:气道异物梗阻,窒息在即,必须立刻开通气道。准备器械、暴露声门、清理分泌物、置入导管、固定通气,整套动作干脆利落、一气呵成。第一股氧气送入,孩子胸廓缓缓起伏,监护仪上的血氧曲线终于从绝境慢慢回升。
推开抢救室门,家长早己瘫软在地,满眼绝望。我沉声告知:“孩子气道暂时稳住了,立即转耳鼻喉科取出异物。”
我是一名急诊科医生,不少人提起儿科急诊,只觉得是深夜发烧、咳嗽、腹泻、磕碰时的应急去处,无非做些简单对症处理,或是抢救突发急症。可临床上最凶险的往往是家长不以为意、看似寻常轻症,实则暗藏致命危机的隐匿急症。
儿科急诊与成人急诊有着本质区别。孩子不会清晰诉说不适,只能靠哭闹表达;病情变化更是快得惊人,前一刻还能轻声哭闹,下一秒就可能呼吸急促、意识模糊。家长慌乱之中往往说不清发病细节,我们必须在有限信息里抓住核心要害:气道、呼吸、循环、意识,先保住性命,再谈后续治疗。
急诊从来不止是“看病”的地方,我们要在短时间甄别风险、紧急处置、快速分流,如同危急路口的引路人,顶住致命风险、分清危重等级,再把患儿平稳送往下一个救治环节,几乎所有的危重患儿,都要先从这里闯关。急诊医生的核心,从不是堆砌专业术语,而是反应快、判断准、心性稳,更要练就精准的预判能力。唯有多看一眼、多问一句、多查一项,才能揪出藏在“常见病”表象下的危重症,抢回一线生机,这份过硬本领,全靠日夜值守、无数次生命抢救千锤百炼而来。
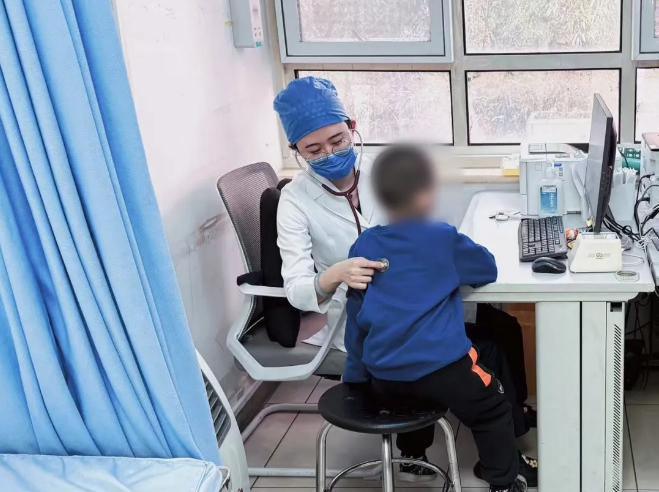
深夜的急诊室灯火通明,年轻妈妈抱着孩子走进来,家长只是说孩子发烧、精神差,白天吃了退热药不见好,晚上有点打蔫,想换别的药试试。我凑近看了一眼就觉得不对,孩子面色发灰,窝在妈妈怀里一动不动,安静得反常,对呼唤和触碰反应都很弱。
我立刻抬手摸向孩子的四肢,一片冰凉,掀开裤脚,小腿皮肤已经出现青灰色的花斑纹。轻测脉搏,快而细弱,毛细血管再充盈时间明显延长。这绝不是普通的发热,而是感染已经影响全身循环灌注,孩子正飞速滑向脓毒性休克的深渊。我当即厉声安排:“跟我进抢救室,立刻抢救!”
给氧、心电监护、建立静脉通路、抽血送检、查血气乳酸,所有操作同步铺开,争分夺秒。面对这类急危重症,急诊没有等待的余地,必须边识别、边复苏、边抢时间,即刻启动液体复苏,全力挽回衰竭的循环。
快速补液后,我反复查看他的精神反应、触摸四肢温度,紧盯监护仪上的各项数值,孩子末梢循环改善并不明显。我当即决定,加用血管活性药物,同时给予强效抗感染治疗。一旁的家长满脸不解地自语:“不就是发烧吗,怎么会这样?”我低声解释到:“发热只是表象,现在孩子全身循环系统已经受到影响,保命是第一位的。”后续检查结果证实,孩子正是严重细菌感染诱发的脓毒性休克。
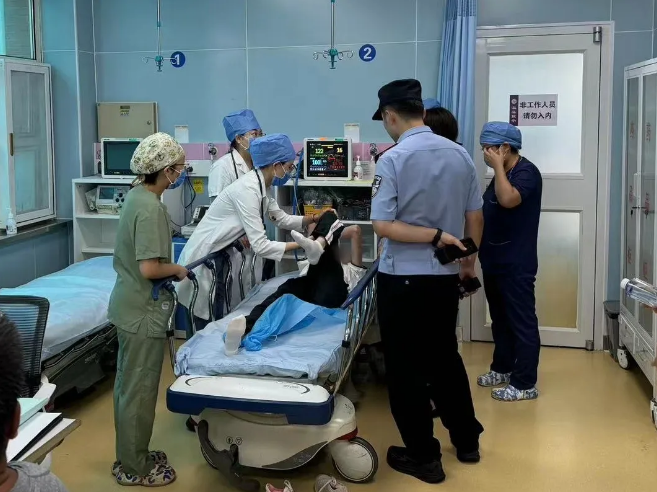
这个病例没有复杂的病症,却让我一直铭记,它太过普通,稍有松懈就会被当作普通发热遗漏。也正因如此,我时刻警醒自己:多看一眼面色,多摸一次四肢,多评估一遍循环,多问一句精神状态,真正危重的孩子,从不会把危险写在脸上。
急诊工作从不只靠医疗技术,儿科急诊更是如此。我们面对的不仅是患病的孩子,还有焦灼不安的家庭。关键救治决策往往要在几分钟内敲定,既要果断施救抢抓生机,也要耐心沟通安抚家长,用通俗的话讲清病情、处置方案和后续去向,保障救治无缝衔接。
外人看到的急诊,只有抢救时的紧张片刻,可撑起这份高效的,是无数细碎又严谨的工作。患儿入院即刻完成病情分层,分清轻重缓急;救治中动态监测病情,随时调整方案;体征平稳后,及时对接专科、保障转运安全。这些工作要在高压力、强时效、多任务并行的状态下完成,可能无法形成亮眼的“成绩”,却是急诊安全运转的根基。

常有人问我,儿科急诊又苦又累、高压快节奏,为何还要坚持?我的答案其实很简单,是血氧曲线回升的欣喜,是孩子转危为安的动容,是家长放下心来的宽慰。见过疾病的无情,才更懂争分夺秒的分量。急诊不是救治的终点,而是希望的开始。
我们无法选择患者、无法挑选时间,却能在每一次危机前,做到专业、冷静、负责。这份工作没有轰轰烈烈的壮举,我唯有日复一日坚守,在慌乱中守住初心,在紧迫中做对选择,在分秒间牢牢托住幼小生命,这便是我坚守儿科急诊的全部意义。