我是一名儿科麻醉医生,我的阵地没有门诊的熙攘、病房的奔波,只在那扇厚重的电动门内,监护仪的滴答声是生命的节拍,呼吸机的起伏是安稳的序曲。我们从不只是让患儿在手术中陷入沉睡,而是用精准的麻醉筑牢生命防线,拼尽全力让手术褪去恐惧与痛苦,变得温柔舒适。
如果把患儿治疗比作一场战役,血管通路就是至关重要的后勤补给线。没有它,补液、药物无法输送,救治便无从谈起。在儿科领域,尤其是新生儿、危重症患儿,他们的血管干瘪纤细,常常陷入“无路可走”的绝境。
外周静脉穿刺是基础通路,仅适用于普通液体和短期用药,承载力有限;面对重症救治、反复穿刺失败的情况,就需要麻醉医生开展中心静脉穿刺,在颈部、锁骨下方等深部粗大血管置管,打造直达心脏的“战略补给枢纽”,既能输注升压药、化疗药、高营养液等“救治重器”,也能实时监测心脏功能、评估循环状态。但这条通路紧邻心脏与神经,穿刺必须做到毫厘不差,否则可能引发气胸、血肿,甚至危及生命。
从业以来,我时常接到兄弟科室的紧急求助:“韩大夫,这个孩子实在穿不进去,麻烦帮帮忙!”求助的患儿里,有体重仅900克的早产儿,有急需血透的肾衰患儿,每一次都是与死神的竞速。这些患儿血管条件极差,多次穿刺后,颈内、股静脉等常规入路往往形成血肿,穿刺难度再度飙升。
为破解这一难题,我在院内率先开展超声引导下头臂静脉置管技术,为新生儿、低体重儿开辟了新的“生命线”,并将这项技术作为穿刺失败后的补救方案,系统总结后发表于《临床麻醉学杂志》。技术创新从不是最终目的,我深耕钻研、分享经验的初心,只是想让更多脆弱的小生命少挨针、少受罪。
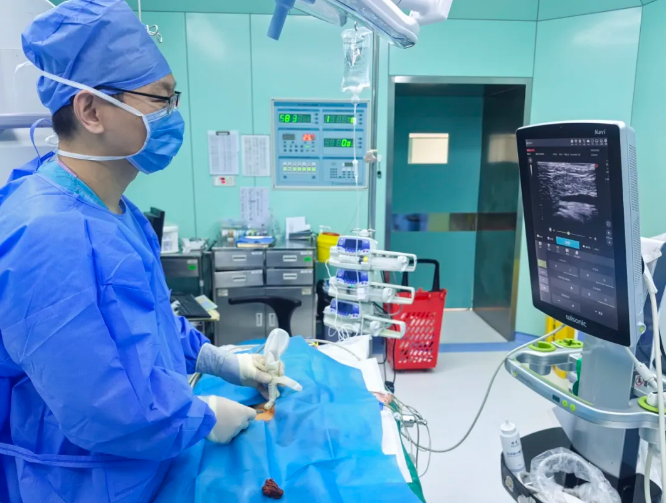
2025年3月,血液内科一名14岁女孩紧急求助,她身患B细胞淋巴瘤、炎症性肠病,历经造血干细胞移植后已是第19次住院,长期腹泻导致严重脱水,体重仅剩35公斤,此前多次穿刺失败,颈部已出现轻微血肿。
我没有急于操作,而是轻声安抚:“别紧张,我们先仔细看看,很快就好。”女孩微微点头,身体却依旧僵硬。超声探头缓缓扫过,颈内静脉因脱水干瘪得前后壁贴合,血肿压迫进一步缩小管径。我快速评估后,选择条件稍好的头臂静脉,微调探头、避开血肿,精准把控进针角度与深度,1毫米、2毫米……穿刺针稳稳进入血管,导丝顺利置入。那一刻,女孩紧绷的身体瞬间放松下来。
四个月后,女孩再次住院,母亲特意恳求:“能不能请韩大夫来?我们就想等他。”这份沉甸甸的信任,比任何荣誉都更珍贵。而“一针精准”的底气,源于无数夜晚翻阅文献、钻研图表的积累,源于千百次实操打磨出的手感与判断力。
对孩子而言,手术是一场难熬的经历:术前禁食的饥饿、术后恶心呕吐的眩晕、气管插管后的咽喉肿痛、浑身乏力的虚弱……尤其是胸腔镜术后患儿,往往要卧床数日才能慢慢恢复。这份煎熬,根源在于传统胸腔镜麻醉采用气管插管、镇痛药与肌松药联用方案,搭配呼吸机辅助呼吸。这套方案虽然安全,但气道刺激强、药物副作用大,单肺通气的要求更让气管导管深入支气管,进一步加重了患儿的术后不适。

2024年,成人无插管胸腔镜手术已逐步应用,但儿童领域尚无成熟经验。抱着让孩子少受罪的初心,我们联合胸部与肿瘤外科,决心攻克这一难题,彻底改写患儿“熬手术”的困境。
无管化麻醉看似简单,实则对麻醉医生的专业能力提出了几何级考验。我们摒弃气管插管、停用肌松药、减少阿片类药物,通过超声精准神经阻滞实现强效镇痛,用适度镇静让患儿安稳入睡且自主呼吸不受抑制;同时撤除导尿管、胸腔引流管等多余管路,最大限度减少身体干扰,让患儿依靠自身机能快速恢复。
这类患儿肺部本就存在病变,肺功能脆弱、氧储备不足,我们必须全程紧盯血氧、心率、血压等各项生命指标,实时判断呼吸状态、镇痛效果,随时应对突发状况。这不是照搬流程的机械操作,而是靠扎实的生理知识、精准的阻滞技术、丰富的临床经验,在每一个瞬息做出最优抉择。那段时间,我像着了魔一样,翻阅文献、请教业内专家,反复打操每一个操作细节,在医院与科室的支持下,成功开展了院内首例儿童无管化胸腔镜手术,彼时国内能开展这项技术的医院屈指可数。
我们严格术前评估,仅为符合指征的患儿实施无管麻醉,术中多学科紧密配合,备好应急预案,牢牢守住安全底线。而技术落地的效果远比预期更惊喜:患儿术后当天即可下床,两三天康复出院,初步数据显示住院天数缩短1天,肺部并发症发生率从12%降至1%以下。这项技术被多家主流媒体专题报道,收获业内同行的认可。
于我而言,成就感之外,更觉责任重大。健康中国从来不是抽象文字,它藏在每一次1毫米的精准穿刺里,藏在每一台“不用煎熬”的手术里,藏在每一项惠及患儿的医学创新里。从跟跑到领跑,这条路漫长且艰辛,但我愿步履不停,用专业守护每个小生命安然入睡,用温度点亮更多家庭的希望灯火。