初见瑶瑶(化名)是在两年前,13岁的她戴着帽子、口罩,把自己包裹得严严实实,蜷缩在轮椅里,眼神里流露出拒人千里外的淡漠。推着轮椅的妈妈脸上写满了焦虑、无助和无奈,“大夫,您快帮我们看看,孩子血压特别高,前不久颅内大出血,做了开颅部分脑切除手术,当地医院怀疑我们是血管炎,说肾脏、心脏和眼睛也都有问题了,还会越来越重,有生命危险,让我们赶紧转上级医院,这已经是我们看的第五家医院了。孩子现在连最简单的数字都认不全了,情绪非常低落,求求您帮帮我们吧。”
根据家长的描述,结合孩子的临床表现,我们很快判断孩子得的是多发性大动脉炎,安慰家长的同时,向她介绍了孩子的病情及治疗方法和预后。“这个病虽然很复杂,但是多年来我们团队积累了丰富的治疗经验,而且有专门的血管病多学科诊疗团队,包括风湿科、介入血管科、心内科、胸外科、麻醉科、超声科、放射科等多个相关科室,会一站式帮孩子解决问题,尽最大努力争取最好的预后,您放心把孩子交给我们吧!”
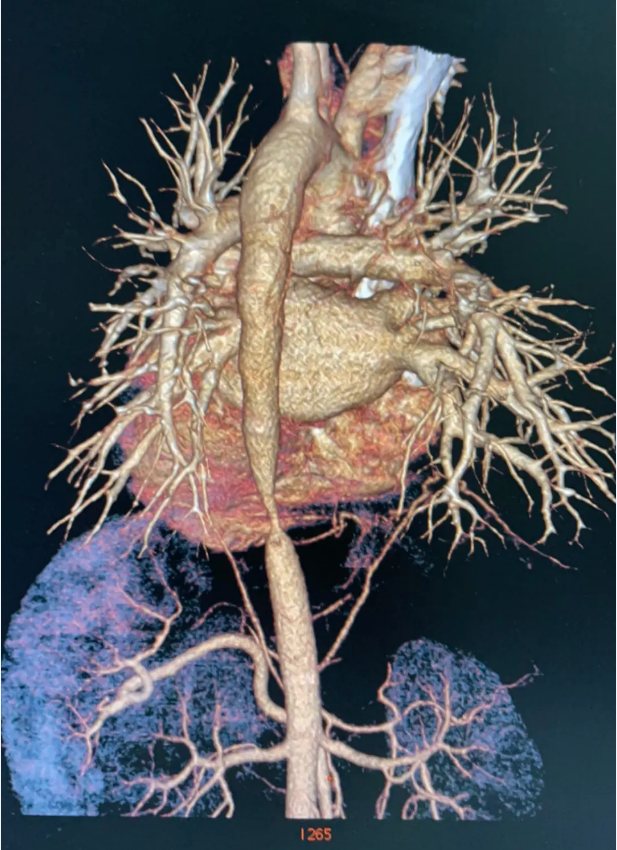
瑶瑶入院后,风湿免疫二病区医护团队快速为她完善检查,进一步明确多发性大动脉炎的诊断,发现她是多发血管重度狭窄,尤其肾动脉狭窄导致血压明显升高(175/110mmHg),且极难控制。血压骤然升高,导致颅内血管破裂引起颅内大出血,长期高血压导致心脏扩大、心功能下降及高血压眼病等一系列表现,如不及时诊疗,病情会快速进展危及生命。
团队与血管瘤及介入血管中心、麻醉科、超声科、心血管内科等多个科室会诊,经过认真仔细讨论,为瑶瑶量身制定了最合适的诊疗方案:在积极治疗原发病的前提下,先进行自身颅骨修复术,待血管炎控制平稳后,由血管瘤及介入血管中心为瑶瑶进行肾动脉球囊扩张术,同时多个相关科室在整个过程中保驾护航。
经过两个星期的精心治疗和护理,瑶瑶的血压控制到预期水平,复查眼底病变及心脏病也较前有所好转,顺利出院,定期复诊。如今两年过去了,瑶瑶的记忆逐渐恢复,13岁重新学走路、说话,现在可以正常生活,不再依赖轮椅,并顺利进行了自身颅骨修复术,正在平稳恢复中。
医生说
多发性大动脉炎(Takayasu's arteritis,TA)是一种可以导致多系统受累的血管炎性疾病,因其好发于亚洲年轻女性,故又名东方美女病;本病最早由日本眼科医生高安首次发现,因此又叫高安病;TA可以导致患者脉搏消失,也被称为无脉证。[1]TA是一种慢性复发性自身免疫病,日本发病率约为40/1000,000,美国约为0.9/1000,000.[2,3]从0-18岁各年龄阶段均可发病,婴幼儿期发病者多以发热为主要表现。TA主要累及主动脉及其一级分支,如肾动脉、锁骨下动脉、肠系膜上动脉等,可导致血管壁增厚,后期可逐渐出现管腔狭窄、闭塞、扩张及动脉瘤。目前发病机制尚不清楚,医学界较为公认的几种可能的发病因素包括易感基因、雌激素及病原微生物感染导致的异常免疫激活等。[4,5]
诊断
儿童多发性大动脉炎诊断需要满足主动脉或其主要分支的影像学检查结果异常,同时伴有至少以下5条中的1条同时除外其它疾病即可诊断[6]:
(1)外周动脉搏动减弱/消失/不对等伴或不伴间歇性跛行;
(2)四肢血压不对称;
(3)血管杂音;
(4)高血压;
(5)血沉大于20mm/h和/或CRP升高。
临床表现
急性期(全身炎症期)表现:本病是儿童时期最常见的大血管炎,但起病非常隐匿,缺乏特异的临床症状,极易漏诊、误诊。部分患儿在疾病早期仅仅表现为发热,可能伴随乏力、疲劳、体重下降、结节性红斑、肌肉关节痛等非特异症状,但由于年龄小,表述不清楚,不容易引起家长注意,加上本病急性期可以表现为自限性,通常按照普通疾病治疗后,体温可自行降至正常,之后便不再引起关注,但血管炎症依然在静悄悄进行破坏,导致后期血管狭窄甚至闭塞出现相应的临床表现,此时就诊血管病变已不可逆,且已导致重要器官功能衰竭,如心功能衰竭、肾功能衰竭等,如不及时发现,甚至导致死亡,严重威胁着儿童生命健康。
慢性期(血管狭窄期):本病可引起不同部位动脉狭窄或闭塞进而导致相应组织部位的缺血表现,因受累血管不同而表现各异,可累及全身多个系统:
心血管系统:可表现为心悸、高血压、胸闷、血管杂音、四肢血压不对称,脉搏减弱或消失;
消化系统:可表现为腹痛、腹胀、呕吐、肠穿孔及肠坏死;
神经系统:眩晕、耳鸣、抽搐、晕厥、脑梗死及脑出血等;
泌尿系统:长期肾脏缺血可导致肾脏萎缩、血尿、蛋白尿甚至肾功能衰竭;
运动系统:可表现为肢体发凉、无力、麻木、刺痛及间歇性跛行,严重长期缺血可导致肌肉萎缩;
除以上表现,部分患儿亦可表现为视物模糊、视野缺损甚至视力丧失等。
多学科联合治疗
儿童TA病因不明,病情复杂,常累及多个器官及系统,早期表现不典型,极易漏诊、误诊,患儿确诊之前往往长期辗转多个科室而延误最佳诊疗时期。本病需综合性管理,需多学科共同评估,包括风湿免疫科、血管介入及血管外科、心血管科、泌尿外科、消化内科、神经科、超声科及放射科等多个科室协同合作为患儿量身定做个体化治疗方案。治疗药物包括糖皮质激素、免疫抑制剂及生物制剂,[7]内科治疗目的在于控制血管炎症,防止病情进展,避免疾病本身继续造成器官损害。一旦出现严重血管狭窄等结构问题导致相应器官缺血,则需要血管介入或外科手术干预以恢复血供保护脏器功能。
多发性大动脉炎预后
大部分TA患儿对治疗较为敏感,如能早期正规治疗预后较好,可以有较高的生活质量[8,9]。但如果错过急性期早期干预时机,进入慢性病程阶段出现管腔狭窄等结构问题,如严重主动脉或肾动脉狭窄导致顽固高血压或出现严重后遗症导致重要脏器功能障碍,则预后不佳。因此,早期诊断及时治疗对于改善TA预后至关重要。
首都儿科研究所儿童血管病MDT团队
儿童多发性大动脉炎临床表现差异大、累及器官系统多、诊断困难、治疗棘手且异常罕见,导致大量患儿漏诊、误诊错过早期最佳诊疗时机,很多孩子来院时已经出现不可逆的器官功能障碍。面对以上诊疗困境,风湿免疫科二病区与血管瘤及介入血管中心、超声科等科室合作,成立了国内首个儿童血管病MDT团队,为全国各地的疑难重症血管病患儿从精准诊断、个体化治疗、提高生活质量、改善远期预后等全方位、多角度制定诊疗方案,希望让患儿家庭不走弯路,一站式解决求医难、住院难、检查难、会诊难、诊疗周期长的根本问题,并定期为异地患儿进行远程MDT会诊、义诊,为多种血管病患儿家庭解除后顾之忧并带去福音。

参考文献
1.Esatoglu SN, Hatemi G. Takayasu arteritis. Curr Opin Rheumatol. 2022 Jan 1;34(1):18-24.
2.David Saadoun, Alessandra Bura‑Riviere, Chloé Comarmond,et al.French recommendations for the management of Takayasu’s arteritis.2021;16(Suppl 3):311. doi: 10.1186/s13023-021-01922-1.
3.lding SJ. Takayasu Arteritis in the pediatric population: a contemporary United States-based single center cohort. Pediatr Rheumatol Online J. 2014;12:21.
4.Jain S,Pondaiah. SK.Takayasu’s arteritis Review of epidemiology and etiopathogenesis.Indian Joornal of Rheumatology 2015:S22-S29.doi: 10.1016/j.injr.2015.07.009.
5.Kumar Chauhan S, Kumar Tripathy N, Sinha N, et al. Cellular and humoral immune responses to mycobacterial heat shock protein-65 and its human homologue in Takayasu's arteritis[J]. Clin Exp Immunol. 2004 Dec;138(3):547-53. doi: 10.1111/j.1365-2249.2004.02644.x.
6.Ozen S, Pistorio A, Iusan SM, et al. Paediatric Rheumatology International Trials Organisation (PRINTO). EULAR/PRINTO/PRES criteria for Henoch-Schönlein purpura, childhood polyarteritis nodosa, childhood Wegener granulomatosis and childhood Takayasu arteritis: Ankara 2008. Part II: Final classification criteria[J]. Ann Rheum Dis. 2010 May;69(5):798-806. doi: 10.1136/ard.2009.116657.
7.Misra DP, Singh K, Rathore U, Kavadichanda CG, Ora M, Jain N, Agarwal V. Management of Takayasu arteritis. Best Pract Res Clin Rheumatol. 2023 May 26:101826. doi: 10.1016/j.berh.2023.101826. Epub ahead of print. PMID: 37246052.
8.Aeschlimann FA, Eng SWM, Sheikh S, et al. Childhood Takayasu arteritis: disease course and response to therapy[J]. Arthritis Res Ther. 2017 Nov 22;19(1):255. doi: 10.1186/s13075-017-1452-4.
9.Comarmond C, Biard L, Lambert M, Mekinian A, Ferfar Y, Kahn JE, et al. Long-term outcomes and prognostic factors of complications in Takayasu arteritis: a multicenter study of 318 patients. Circulation 2017;136:1114–22.

李建国,首都儿科研究所附属儿童医院风湿免疫科2病区,毕业于北京大学,博士学位,主任医师,北京协和医院及首都儿科研究所硕士研究生导师,科室主任。
擅长领域:从事儿内科工作近30年,擅长儿童疑难罕见病及危重症的诊疗,在儿童难治性风湿免疫病诊疗方面获得多项突破性成果,病人来自全国各地三级甲等医院,包括幼年类风湿性关节炎、儿童系统性红斑狼疮、儿童血管炎、硬皮病、免疫缺陷病及不明原因发热的鉴别诊断,尤其擅长幼年皮肌炎及多发性大动脉炎的诊疗,从2016年带领团队开始关注多发性大动脉炎,在临床及科研方面做了大量的工作,与团队一起在国际上首次采用生物制剂治疗婴儿型多发性大动脉炎,获得较好的效果,申请课题并发表相关论文,多次在学术会议上进行学术分享,并组建多发性大动脉炎MDT团队,包括风湿免疫科、介入科、血管外科、放射科、超声科等,一站式解决患儿的诊疗难题。